呼吸器外科
呼吸器外科(外来18)
診療内容と特徴
| 当科の特色: 肺癌、転移性肺腫瘍、縦隔腫瘍を中心とした胸部腫瘍性疾患、自然気胸などの嚢胞性疾患、膿胸などの炎症性疾患など、心臓、食道外科を除いた胸部一般外科、呼吸器外科の疾患を対象に、呼吸器内科、心臓血管外科、放射線科と緊密に連携をとりつつ、“安全で、満足度の高い呼吸器外科診療”を目指して診療に当たっています。特に肺癌の早期発見、治療に力を入れており、ちば県民予防財団検診センター、君津健康センターなどの検診機関とも連携して胸部X線、CT、喀痰検診による肺癌の早期発見、治療に努めています。 外科治療では胸腔鏡手術の積極的導入により、身体に優しい治療を心がけています。 進行期症例には化学療法、免疫療法、放射線療法などとの併用療法を積極的に行っていますが、治療法の選択には十分なインフォームドコンセントのもとに行なっており、セカンドオピニオンの依頼にもこたえています。 また術後の十分なフォロー、再発症例に対する早期追加治療により、治療成績の向上を目指していますが、当院緩和医療科と共に、緩和医療、在宅医療など地域医療のニーズにも積極的に応えています。 |
| 医療設備: PET, MDCT, MRI, シネアンギオ, APC, リニアック, 定位照射, 蛍光気管支鏡, 超音波気管支鏡, 温熱療法, 外来化学療法室ほか |
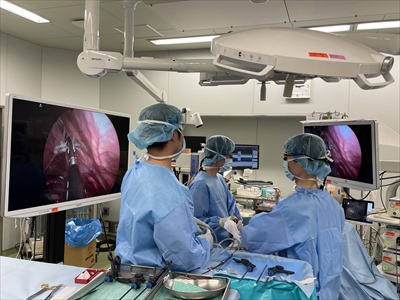
| 単孔式胸腔鏡下手術 (Uniportal VATS) |
| 当院において肺がん手術を受けた患者さんへ ~肺がん施術合併症臨床データ利用のお願い~ |
| 専門医制度と連携したデータベース事業について 『お知らせ』にリンクします。 |
診療時間・担当医師のご案内
診療スタッフ紹介
| 氏名 | 飯田 智彦 |  |
|---|---|---|
| 職名 | 医務局次長 医療安全部副部長 医務局医療情報管理科部長 |
|
| 出身校(卒業年) | 千葉大学(平成4年)、千葉大学大学院(平成12年) 医学博士 | |
| 認定資格等 | 日本外科学会外科認定医・専門医 呼吸器外科専門医 日本がん治療認定医機構 暫定教育医・がん治療認定医 気管支鏡専門医・指導医 日本肺癌学会評議員 |
|
| 専門分野・研究分野 | 肺癌、縦隔腫瘍、転移性肺腫瘍、ほか |
| 氏名 | 藤原 大樹 |  |
|---|---|---|
| 職名 | 医務局呼吸器外科部長、科長 | |
| 出身校(卒業年) | 千葉大学(平成14年)、千葉大学大学院(平成22年) 医学博士 | |
| 認定資格等 | 日本外科学会外科専門医・指導医 呼吸器外科専門医 気管支鏡専門医・指導医 日本呼吸器外科学会評議員 日本呼吸器内視鏡学会評議員 日本気胸嚢胞性肺疾患学会評議員 |
|
| 専門分野・研究分野 | 肺癌、縦隔腫瘍、気胸、超音波気管支鏡(EBUS-TBNA)、内視鏡手術(単孔式) |
| 氏名 | 松本 寛樹 |  |
|---|---|---|
| 職名 | 医務局呼吸器外科医長 | |
| 出身校(卒業年) | 千葉大学(平成26年)、千葉大学大学院(令和5年) 医学博士 | |
| 認定資格等 | 日本外科学会外科専門医 呼吸器外科専門医 気管支鏡専門医 |
|
| 専門分野・研究分野 | 肺癌、縦隔腫瘍、気胸、気管支鏡、肺移植 |
| 氏名 | 由佐 城太郎 |  |
|---|---|---|
| 職名 | 医務局呼吸器外科医長 | |
| 出身校(卒業年) | 岐阜大学(平成28年)、千葉大学大学院(令和7年) 医学博士 | |
| 認定資格等 | 日本外科学会外科専門医 | |
| 専門分野・ 研究分野 | 肺癌、縦隔腫瘍、気胸、気管支鏡、内視鏡手術 |
| 氏名 | 柴 光年 |  |
|---|---|---|
| 職名 | ||
| 出身校(卒業年) | 千葉大学(昭和50年)・医学博士 | |
| 認定資格等 | 呼吸器外科指導医 気管支鏡専門医・指導医 細胞診専門医・指導医 日本がん治療認定医機構 暫定教育医 千葉大学医学部臨床教授 |
|
| 専門分野・研究分野 | 肺癌、縦隔腫瘍の診断と治療、気胸/嚢胞性肺疾患の外科治療、ほか |
診療実績
| 症例数・治療・成績:
2024年の手術例数は127例で、内訳は原発性肺癌62例、転移性肺腫瘍19例、縦隔腫瘍10例、自然気胸23例、その他13例でした。 進行癌症例に対しては完全切除を目指して、心臓血管外科とも連携して、拡大外科切除を行なっています。 |
2025年5月8日 定期更新実施
単孔式胸腔鏡下手術 (Uniportal VATS)
単孔式胸腔鏡下手術とは
単孔式胸腔鏡下手術は4cm以下の創1か所から胸腔鏡(カメラ)、手術器具を挿入して行う手術です。
2004年に初めて肺楔状切除術での適応の報告、2011年に肺葉切除術に関する報告があります。使用する創が1か所のみであるため、術後疼痛の軽減が期待される肺癌低侵襲手術の一つであり、アジアや欧州を中心に盛んに施行され、近年本邦でも普及し始めています。
君津中央病院呼吸器外科では、2019年8月に自然気胸での導入以降、自然気胸での嚢胞切除術や肺腫瘍での肺楔状切除術ではほぼ全例で施行しております。
肺悪性腫瘍に対する肺葉切除術/区域切除術では、単孔式胸腔鏡下肺葉切除術のエキスパートである都立墨東病院呼吸器外科江花弘基医師(https://www.tmhp.jp/bokutoh/section/surgery/pulm-surge.html, (2253) Hiroki Ebana MD, PhD - YouTube)指導の元、2020年6月より施行しており、以降症例を選んで積極的に施行しています。
縦隔腫瘍等においても積極的に単孔式胸腔鏡下手術を施行しています。
自然気胸手術や肺腫瘍での楔状切除術での単孔式胸腔鏡下手術
2019年8月導入以降、自然気胸に対する嚢胞切除術や肺腫瘍に対する肺楔状切除術にて、単孔式胸腔鏡下手術を積極的に施行しています。
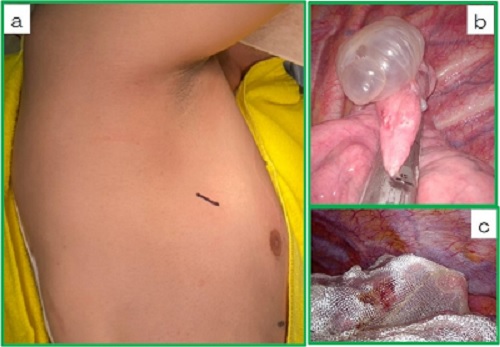
若い患者が中心である原発性自然気胸では2-2.5cmの創で、タバコが原因となる肺気腫や間質性肺炎が原因となる続発性自然気胸では、2.5-3cmの創を用い単孔式胸腔鏡下手術を行います。手術は多孔式胸腔腔鏡下手術と同じ自動縫合器を用いた嚢胞切除術、結紮術を主に行います。責任病変を切除、結紮し、再発予防のためにPGAや酸化セルロースによる胸膜補強を行います(図1 a-c)。
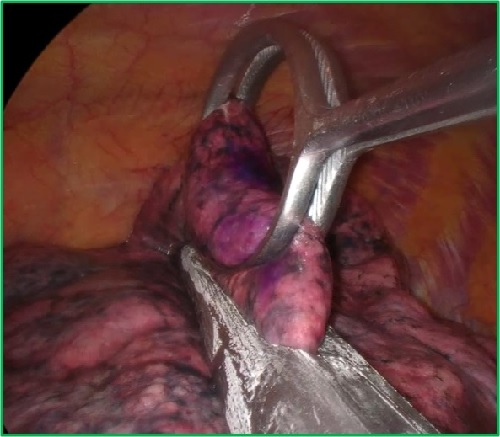
肺癌や転移性肺腫瘍等の肺悪性腫瘍や炎症性肺疾患等の肺良性腫瘍に対し症例を選んで、単孔式胸腔鏡下手術を行います。3-3.5cmの創で、肺腫瘍に対し十分にマージンを確保し、肺楔状切除術を施行します (図2)。
自然気胸での嚢胞切除術や肺腫瘍での肺楔状切除術では、2025年4月の時点では約9割の症例で単孔式胸腔鏡下手術を施行しています(表1,2)。
単孔式胸腔鏡下手術では、多孔式胸腔鏡下手術と比して、手術時間や退院までの日数も変わらず、術後疼痛が少ないことが期待されます。
| 図1 自然気胸に対する単孔式胸腔鏡下嚢胞切除術
a:創部:2cm |
図2 肺腫瘍に対する単孔式胸腔鏡下肺楔状切除術
自動縫合器による肺楔状切除術 |
| 2019 | 2020 | 2021 | 2022 | 2023 | 2024 | |
| 単孔式手術 | 4 | 33 | 22 | 29 | 37 | 22 |
| 気胸手術総数 | 11 | 42 | 27 | 32 | 39 | 23 |
| 単孔式手術割合 | 36.4% | 78.6% | 81.5% | 90.6% | 94.9% | 95.7% |
| 2019 | 2020 | 2021 | 2022 | 2023 | 2024 | |
| 単孔式手術 | 4 | 13 | 18 | 32 | 28 | 21 |
| 肺楔状切除術総数 | 16 | 42 | 42 | 36 | 32 | 22 |
| 単孔式手術割合 | 6.3% | 31.0% | 42.9% | 88.9% | 87.5% | 95.5% |
肺悪性腫瘍での肺葉切除術/区域切除術での単孔式胸腔鏡下手術
2020年6月より単孔式胸腔鏡下肺葉切除術/区域切除術を施行しており、以降症例を選んで施行しています。
4cmの創で行います。
適応症例は、原発性肺癌では、リンパ節転移を伴わない腫瘍径30mm以下のI期肺癌に対し行います。転移性肺腫瘍では、肺楔状切除術が困難な中層にある腫瘍に対し行います。進行肺癌は、胸腔鏡併用の小開胸手術(創部8cm)での手術を行います。
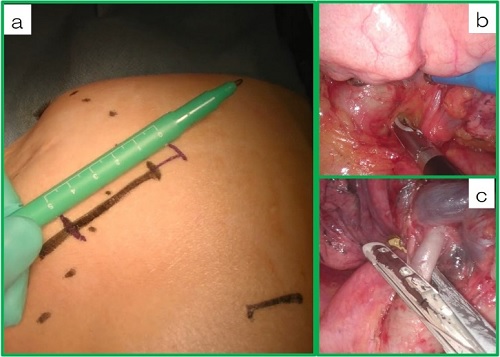
単孔式胸腔鏡下手術では、胸腔鏡併用小開胸手術と変わらない手術を目指しております。現時点では、症例を選んで単孔式胸腔鏡下肺葉切除術/区域切除術を施行していますが、徐々に症例を増やしています(表3)。
単孔式胸腔鏡下手術では、胸腔鏡併用小開胸手術と比して、手術時間や退院までの日数も変わらず、術後疼痛が少ないことが期待されます。
| 図3 肺悪性腫瘍での単孔胸腔鏡下肺葉切除術
a:創部:4cm |
| 2019 | 2020 | 2021 | 2022 | 2023 | 2024 | |
| 単孔式手術 | 0 | 2 | 8 | 10 | 20 | 22 |
| 肺葉切除/区域切除総数 | 25 | 62 | 61 | 70 | 78 | 60 |
| 単孔式手術割合 | 0% | 3.2% | 13.1% | 14.3% | 25.6% | 36.7% |
単孔式胸腔鏡下手術の適応や術式の詳細等について、質問がありましたら、 呼吸器外科担当医まで遠慮なくお尋ねください。
2025.4月 藤原大樹 (呼吸器外科 科長)
肺がん手術合併症臨床データ利用のお願い
~肺がん手術合併症臨床データ利用のお願い~
肺がんは近年増加傾向にあり、わが国の癌死の第一位となっています。 当院でも手術症例数は増加しており、年間50例以上の手術を施行しています。 呼吸器外科では総合病院・がん拠点病院という立場から、合併症を持つ患者さんにも、放射線科・呼吸器内科をはじめ、さまざまな診療科と密接に連携しつつ、積極的に治療をおこなっています。 しかしながら、手術療法にはある一定のリスクが存在することも事実です。 たとえば呼吸器外科手術のもっとも重篤な合併症として、術後早期に発生する間質性肺炎の急性増悪があげられます。
2008年度の日本呼吸器外科学会の統計によると、間質性肺炎合併肺癌の術後急性増悪は術後死亡原因のトップであることが明らかにされています。 この術後急性増悪は、発生の予測が困難で、はっきりした治療指針もない状態です。 われわれは日本の主要な肺がんの手術を行っている施設と共同で、間質性肺炎合併肺がん患者さんのいろいろな臨床データ(喫煙指数、各種血液データ、呼吸機能検査、手術方法や手術時間、使用した薬剤など)を集めて研究し、この術後急性増悪の原因因子の解明を目指しています。 また、術後間質性肺炎急性増悪に限らず、術後の血栓症・脳梗塞などその他の重篤な合併症の予防・治療のために様々なデータの集積を行っています。
これらの臨床データは通常に診療を受けていただく際に記録されるデータであり、特別に採血など患者さんに負担いただいて収集するものではありません。 患者さんには臨床データ利用の目的と趣旨をご理解いただきますようよろしくお願い申し上げます。 このような臨床研究に対してさらに説明を希望される方、また個人の臨床データのデータベースへの収集および臨床研究への利用を拒否される方は下記担当者までお申し出ください。
君津中央病院・呼吸器外科
飯田 智彦
藤原 大樹
松本 寛樹
由佐城太郎
柴 光年
2025年5月8日 呼吸器外科 医師名変更